മിഡ്വൈഫറി
സ്ത്രീകളുടെ ലൈംഗികവും പ്രത്യുൽപ്പാദനപരവുമായ ആരോഗ്യത്തിന് പുറമേ ഗർഭധാരണം, പ്രസവം, പ്രസവാനന്തര കാലഘട്ടം (നവജാതശിശുവിന്റെ പരിചരണം ഉൾപ്പെടെ) എന്നിവയിലും ശ്രദ്ധ കേന്ദ്രീകരിക്കുന്ന ആരോഗ്യ ശാസ്ത്രവും ആരോഗ്യസംരക്ഷണ പ്രൊഫഷനുമാണ് മിഡ്വൈഫറി.[1] പല രാജ്യങ്ങളിലും, മിഡ്വൈഫറി ഒരു മെഡിക്കൽ പ്രൊഫഷനാണ്.[2][3][4][5][6] മിഡ്വൈഫറിയിൽ വിദഗ്ദ്ധരായ പ്രൊഫഷണൽ മിഡ്വൈഫ് എന്നറിയപ്പെടുന്നു.
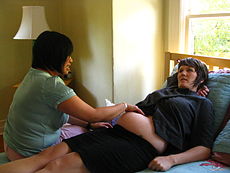 A pregnancy check-up by a midwife in a birth center | |
| Focus | |
|---|---|
| Specialist | Midwife |
മിഡ്വൈഫറിയുടെ പ്രധാന മേഖലകൾ
തിരുത്തുകഗർഭധാരണം
തിരുത്തുകആദ്യ ത്രിമാസത്തിൽ
തിരുത്തുകത്രിമാസമെന്നാൽ "മൂന്ന് മാസം" എന്നാണ്. ഒരു സാധാരണ ഗർഭകാലം ഏകദേശം ഒമ്പത് മാസം നീണ്ടുനിൽക്കും, അതിനെ മൂന്ന് ത്രിമാസങ്ങളായി വിഭജിക്കുന്നു.[7]
ആദ്യ ത്രിമാസ സ്ക്രീനിംഗ് രാജ്യത്തിനനുസരിച്ച് വ്യത്യാസപ്പെടുന്നു. സ്ത്രീകൾക്ക് സാധാരണയായി മൂത്രപരിശോധനയും (യുഎ), കംപ്ലീറ്റ് ബ്ലഡ് കൗണ്ട് (സിബിസി), ബ്ലഡ് ടൈപ്പിംഗ് (ആർഎച്ച് സ്ക്രീൻ ഉൾപ്പെടെ), സിഫിലിസ്, ഹെപ്പറ്റൈറ്റിസ്, എച്ച്ഐവി, റൂബെല്ല പരിശോധന എന്നിവയുൾപ്പെടെയുള്ള രക്തപരിശോധനകളും ചെയ്യുന്നു.[7] സ്ത്രീകൾക്ക് മൂത്രത്തിന്റെ സാമ്പിൾ പരിശോധിക്കുക വഴി ക്ലമീഡിയ പരിശോധന നടത്താം, കൂടാതെ ഉയർന്ന അപകടസാധ്യതയുള്ള സ്ത്രീകളെ അരിവാൾ കോശ രോഗത്തിനും തലസീമിയയ്ക്കും പരിശോധിക്കുന്നു.[7] സ്ത്രീകൾ എല്ലാ പരിശോധനകൾക്കും സമ്മതം നൽകണം. സ്ത്രീയുടെ രക്തസമ്മർദ്ദം, ഉയരം, ഭാരം എന്നിവ അളക്കുന്നു. അവരുടെ മുൻകാല ഗർഭധാരണങ്ങളും കുടുംബ, സാമൂഹിക, മെഡിക്കൽ ചരിത്രവും ചർച്ച ചെയ്യപ്പെടുന്നു. ആദ്യ ത്രിമാസത്തിൽ സ്ത്രീകൾക്ക് അൾട്രാസൗണ്ട് സ്കാൻ നടത്തിയേക്കാം, ഇത് പ്രതീക്ഷിക്കുന്ന പ്രസവ തീയതി കണക്കുകൂട്ടാൻ സഹായിക്കും. ചില സ്ത്രീകൾക്ക് ഡൗൺ സിൻഡ്രോം സ്ക്രീനിംഗ് പോലുള്ള ജനിതക പരിശോധനകൾ നടത്തിയേക്കാം. ഭക്ഷണക്രമം, വ്യായാമം, മോർണിങ്ങ് സിക്ക്നസ് പോലെയുള്ള ഗർഭകാലത്തെ സാധാരണ തകരാറുകൾ എന്നിവ ചർച്ചചെയ്യുന്നു.[7]
രണ്ടാം ത്രിമാസത്തിൽ
തിരുത്തുകരണ്ടാമത്തെ ത്രിമാസത്തിൽ അമ്മ മിഡ്വൈഫിനെ പ്രതിമാസം അല്ലെങ്കിൽ അതിൽ കൂടുതൽ സന്ദർശിക്കാറുണ്ട്. അമ്മയുടെ പങ്കാളിയും കൂടാതെ/അല്ലെങ്കിൽ സഹകാരിയും ഇതിൽ അനുഗമിച്ചേക്കാം. ഗർഭാവസ്ഥയിലുള്ള ക്ഷീണം, നെഞ്ചെരിച്ചിൽ, വെരിക്കോസ് വെയിൻ, നടുവേദന പോലുള്ള മറ്റ് സാധാരണ പ്രശ്നങ്ങൾ എന്നിവ മിഡ്വൈഫ് ചർച്ച ചെയ്യും. രക്തസമ്മർദ്ദവും ഭാരവും നിരീക്ഷിക്കുകയും കുഞ്ഞ് പ്രതീക്ഷിച്ചതുപോലെ വളരുന്നുണ്ടോ എന്നറിയാൻ മിഡ്വൈഫ് അമ്മയുടെ വയറ് അളക്കുകയും ചെയ്യുന്നു. യുഎ, സിബിസി, ഗ്ലൂക്കോസ് ടോളറൻസ് ടെസ്റ്റ് തുടങ്ങിയ ലാബ് പരിശോധനകൾ ആവശ്യമെങ്കിൽ ചെയ്യുന്നു.[8]
മൂന്നാമത്തെ ത്രിമാസത്തിൽ
തിരുത്തുകമൂന്നാമത്തെ ത്രിമാസത്തിൽ മിഡ്വൈഫ് 36 ആഴ്ച വരെ എല്ലാ രണ്ടാഴ്ചയിലും അതിനുശേഷം എല്ലാ ആഴ്ചയും അമ്മയെ കാണും. ഭാരം, രക്തസമ്മർദ്ദം, വയറിന്റെ അളവുകൾ എന്നിവ തുടരും. സിബിസി, യൂറിനാലിസ് പോലുള്ള ലാബ് പരിശോധനകളും അപകടസാധ്യതയുള്ള ഗർഭധാരണങ്ങൾക്കായി അധിക പരിശോധനകളും നടത്താം. ഭ്രൂണത്തിന്റെ സ്ഥാനവും മറ്റും കണക്കാക്കാൻ മിഡ്വൈഫ് സ്ത്രീയുടെ അടിവയറ്റിൽ സ്പർശിക്കുന്നു. അമ്മയുടെ സെർവിക്സ് വികസിക്കുന്നുണ്ടോ എന്നറിയാൻ പെൽവിക് പരിശോധന നടത്താം.[9] മിഡ്വൈഫും അമ്മയും ജനന സാധ്യതകൾ ചർച്ച ചെയ്യുകയും ഒരു ജനന പരിപാലന പദ്ധതി എഴുതുകയും ചെയ്യുന്നു.
പ്രസവം
തിരുത്തുകലേബർ ആൻഡ് ഡെലിവറി
തിരുത്തുകയോനിയിലൂടെയുള്ള സാധാരണ പ്രസവത്തെ സഹായിക്കാൻ മിഡ്വൈഫുമാർക്ക് യോഗ്യതയുണ്ട്, അതേസമയം കൂടുതൽ സങ്കീർണ്ണമായ പ്രസവങ്ങൾ കൈകാര്യം ചെയ്യുന്നത് കൂടുതൽ പരിശീലനം നേടിയ ഒരു ആരോഗ്യ പരിരക്ഷാ ദാതാവാണ്. പ്രസവം നാല് ഘട്ടങ്ങളായി തിരിച്ചിരിക്കുന്നു.
- പ്രസവത്തിന്റെ ആദ്യ ഘട്ടം- പ്രസവത്തിന്റെ ആദ്യ ഘട്ടം ഗർഭാശയമുഖം തുറക്കുന്നതാണ്.[10] ഈ ഘട്ടത്തിന്റെ ആദ്യഘട്ടങ്ങളിൽ സെർവിക്സ് മൃദുവും കനം കുറഞ്ഞതുമാകുകയും അങ്ങനെ കുഞ്ഞിന്റെ പ്രസവത്തിന് തയ്യാറെടുക്കുകയും ചെയ്യും.[10] സെർവിക്സ് 10 സെന്റീമീറ്റർ മുഴുവനായും വികസിക്കുമ്പോൾ പ്രസവത്തിന്റെ ആദ്യ ഘട്ടം പൂർത്തിയാകും. [10] പ്രസവത്തിന്റെ ആദ്യ ഘട്ടത്തിൽ, അമ്മയ്ക്ക് ശക്തവും ക്രമാനുഗതവുമായ സങ്കോചങ്ങൾ അനുഭവപ്പെടാൻ തുടങ്ങുന്നു, ഇത് ഓരോ 5 മുതൽ 20 മിനിറ്റിലും 30 മുതൽ 60 സെക്കൻഡ് വരെ നീണ്ടുനിൽക്കും. സങ്കോചങ്ങൾ ക്രമേണ ശക്തമാവുകയും, ഇടയ്ക്കിടെ വരികയും, ദീർഘകാലം നിലനിൽക്കുകയും ചെയ്യുന്നു.
- പ്രസവത്തിന്റെ രണ്ടാം ഘട്ടം- രണ്ടാം ഘട്ടത്തിൽ കുഞ്ഞ് ബർത്ത് കനാലിലൂടെ താഴേക്ക് നീങ്ങാൻ തുടങ്ങുന്നു. കുഞ്ഞ് യോനിയുടെ തുറക്കലിലേക്ക് നീങ്ങുമ്പോൾ തലയുടെ മുകൾഭാഗം യോനി പ്രവേശന കവാടത്തിൽ കാണാം. ഒരു കാലത്ത് ഒരു "എപിസിയോടോമി", (യോനി തുറക്കുന്ന ഭാഗത്തെ ടിഷ്യുവിൽ മുറിവുണ്ടാക്കൽ) പതിവായി ചെയ്തുവന്നിരുന്നു. ഇത് അമിതമായ കീറൽ തടയുകയും സ്വാഭാവിക കീറലിനെക്കാൾ എളുപ്പത്തിൽ സുഖപ്പെടുകയും ചെയ്യും എന്നു കരുതിയാണ് ഇങ്ങനെ ചെയ്തിരുന്നത്.[11] എന്നിരുന്നാലും, സമീപകാല ഗവേഷണങ്ങൾ കാണിക്കുന്നത്, ഒരു ശസ്ത്രക്രിയാ മുറിവ് സ്വാഭാവിക മുറിവിനേക്കാൾ മാരകമായിരിക്കാമെന്നും, ഇത് പിന്നീടുള്ള അജിതേന്ദ്രിയത്വത്തിനും ലൈംഗിക വേളയിൽ വേദനയ്ക്കും കാരണമാകുമെന്നും ആണ്.[11]
- പ്രസവത്തിന്റെ മൂന്നാം ഘട്ടം- പ്രസവത്തിന്റെ മൂന്നാം ഘട്ടത്തിൽ അമ്മ മറുപിള്ളയെ പ്രസവിക്കണം.[10] അമ്മയ്ക്ക് ഇത് ചെയ്യുന്നതിന്, അവർ തള്ളേണ്ടി വന്നേക്കാം. പ്രസവത്തിന്റെ ആദ്യ ഘട്ടത്തിലെ സങ്കോചങ്ങൾ പോലെ തന്നെ ഒന്നു രണ്ട് എണ്ണം ഈ ഘട്ടത്തിലും അവർക്ക് അനുഭവപ്പെടാം. [10] പൊക്കിൾക്കൊടിയിൽ മൃദുവായി വലിച്ചുകൊണ്ട് മറുപിള്ള പ്രസവിക്കുന്നതിൽ മിഡ്വൈഫ് അമ്മയെ സഹായിച്ചേക്കാം. [10]
- പ്രസവത്തിന്റെ നാലാം ഘട്ടം- പ്രസവത്തിന്റെ നാലാമത്തെ ഘട്ടം ജനിച്ച് ഉടൻ ആരംഭിച്ച് ആറാഴ്ച വരെ നീണ്ടുനിൽക്കുന്ന കാലഘട്ടമാണ്. ലോകാരോഗ്യ സംഘടന ഈ കാലഘട്ടത്തെ അമ്മമാരുടെയും കുഞ്ഞുങ്ങളുടെയും ജീവിതത്തിലെ ഏറ്റവും നിർണായകവും എന്നാൽ ഏറ്റവും അവഗണിക്കപ്പെട്ടതുമായ ഘട്ടമായി വിശേഷിപ്പിക്കുന്നു.[12] അടുത്ത കാലം വരെ, ജനനത്തിനു ശേഷം കുഞ്ഞുങ്ങളെ അമ്മമാരിൽ നിന്ന് പതിവായി മാറ്റുമായിരുന്നു, എന്നിരുന്നാലും 2000 മുതൽ, ചില അധികാരികൾ ആദ്യകാല ചർമ്മ-ചർമ്മ സമ്പർക്കം (നഗ്നനായ കുഞ്ഞിനെ അമ്മയുടെ നെഞ്ചിൽ വയ്ക്കുന്നത്) അമ്മയ്ക്കും കുഞ്ഞിനും പ്രയോജനകരമാണെന്ന് പറഞ്ഞുകൊണ്ട് അത് നിർദ്ദേശിക്കാൻ തുടങ്ങി. 2014 ലെ കണക്കനുസരിച്ച്, ശിശുക്കളുടെ ക്ഷേമത്തിന് ഉത്തരവാദികളായ എല്ലാ പ്രധാന സംഘടനകളും ആദ്യകാല ചർമ്മ-ചർമ്മ സമ്പർക്കം അംഗീകരിക്കുന്നു.[13] കുഞ്ഞ് അമ്മയുടെ നെഞ്ചിൽ കിടക്കുന്നതിനാൽ മിഡ്വൈഫ് ഉടനടി അമ്മയുടെയും കുഞ്ഞിന്റെയും വിലയിരുത്തലുകൾ നടത്തുകയും ആദ്യത്തെ മുലയൂട്ടൽ നൽകിയതിന് ശേഷം കൂടുതൽ നിരീക്ഷണങ്ങൾക്കായി കുഞ്ഞിനെ മാറ്റുകയും ചെയ്യുന്നു.
പ്രസവശേഷം, അമ്മയ്ക്ക് എപ്പിസോടോമിയോ പെരിനിയം കീറലോ ഉണ്ടായാൽ, അത് തുന്നിക്കെട്ടുന്നു. മിഡ്വൈഫ്, ഗർഭപാത്രത്തിൻ്റെ സങ്കോചം, അടിസ്ഥാന ഉയരം,[14] യോനിയിൽ രക്തസ്രാവം എന്നിവയ്ക്കായി പതിവായി വിലയിരുത്തുന്നു.[15] പ്രസവസമയത്തെ അമ്മയുടെ സുപ്രധാന ലക്ഷണങ്ങൾ (താപനില, രക്തസമ്മർദ്ദം, പൾസ്) സൂക്ഷ്മമായി നിരീക്ഷിക്കുകയും ദ്രാവകത്തിന്റെ അളവും ഉൽപാദനവും അളക്കുകയും ചെയ്യുന്നു. മിഡ്വൈഫ് കുഞ്ഞിന്റെ നാഡിമിടിപ്പ്, സ്ഥാനം എന്നിവയും നിരീക്ഷിക്കുന്നു. ഏതെങ്കിലും ഘട്ടത്തിൽ ജനനം മാനദണ്ഡത്തിൽ നിന്ന് വ്യതിചലിച്ചാൽ, മിഡ്വൈഫ് മൾട്ടി ഡിസിപ്ലിനറി ടീമിൽ നിന്ന് സഹായം അഭ്യർത്ഥിക്കുന്നു.
ജനന സ്ഥാനങ്ങൾ
തിരുത്തുകകഴിഞ്ഞ നൂറ്റാണ്ട് വരെ ഭൂരിഭാഗം സ്ത്രീകളും പ്രസവത്തിനായി നേരേയുള്ള സ്ഥാനവും ബദൽ സ്ഥാനങ്ങളും ഉപയോഗിച്ചിരുന്നു. പതിനേഴാം നൂറ്റാണ്ടിൽ ഫോഴ്സ്പ്സിന്റെ ആവിർഭാവം വരെ ലിത്തോട്ടമി പൊസിഷൻ ഉപയോഗിച്ചിരുന്നില്ല, അതിനുശേഷം പ്രസവം ഒരു സ്ത്രീയെ സംബന്ധിച്ച് വീട്ടിലെ പ്രക്രിയ എന്നതിൽ നിന്ന് ആശുപത്രിക്കുള്ളിലെ മെഡിക്കൽ ഇടപെടലിലേക്ക് ക്രമേണ മാറി. പ്രസവസമയത്തും ജനനസമയത്തും നേരെയുള്ള സ്ഥാനം സ്വീകരിക്കുന്നതിന്, ഗർഭാശയത്തിൻ്റെ വികാസത്തെ സഹായിക്കുന്ന ശക്തമായതും കൂടുതൽ കാര്യക്ഷമവുമായ ഗർഭാശയ സങ്കോചങ്ങൾ, പെൽവിക് ഇൻലെറ്റിന്റെയും ഔട്ട്ലെറ്റിന്റെയും വ്യാസം, മെച്ചപ്പെട്ട ഗർഭാശയ സങ്കോചം എന്നിങ്ങനെയുള്ള കാര്യമായ ഗുണങ്ങളുണ്ട്. [16] രണ്ടാം ഘട്ടത്തിൽ നിവർന്നുനിൽക്കുന്ന സ്ഥാനങ്ങളിൽ ഇരിക്കുക, കുത്തുക, മുട്ടുകുത്തുക, കൈമുട്ടുകൾ കുത്തുക എന്നിവ ഉൾപ്പെടുന്നു.[17]
പ്രസവാനന്തര കാലയളവ്
തിരുത്തുകആശുപത്രിയിൽ പ്രസവിച്ച സ്ത്രീകൾക്ക്, ഏറ്റവും കുറഞ്ഞ ആശുപത്രി താമസം ആറ് മണിക്കൂറാണ്. ഇതിനുമുമ്പ് പുറത്തുപോകുന്നത് വൈദ്യോപദേശത്തിന് വിരുദ്ധമാണ്. എപ്പോൾ ആശുപത്രി വിടണമെന്ന് സ്ത്രീകൾക്ക് തീരുമാനിക്കാം. കിടത്തിച്ചികിത്സയിൽ ദിവസേന അല്ലെങ്കിൽ ആവശ്യമെങ്കിൽ കൂടുതൽ തവണ പ്രസവാനന്തര പൂർണ്ണമായ വിലയിരുത്തലുകൾ നടത്തുന്നു. പ്രസവാനന്തര മൂല്യനിർണ്ണയത്തിൽ സ്ത്രീയുടെ നിരീക്ഷണങ്ങൾ, പൊതുവായ ക്ഷേമം, സ്തനങ്ങൾ (മുലയൂട്ടുന്നതിനെക്കുറിച്ചുള്ള ചർച്ചയും സഹായവും), ഉദര സ്പന്ദനം (സിസേറിയൻ ചെയ്തിട്ടില്ലെങ്കിൽ) ഗർഭാശയത്തിൻ്റെ ഇൻവോല്യൂഷൻ പരിശോധന, അല്ലെങ്കിൽ സിസേറിയൻ മുറിവിന്റെ പരിശോധന (ഇതിനായി ഡ്രസ്സിംഗ് നീക്കം ചെയ്യേണ്ടതില്ല), പെരിനിയത്തിന്റെ പരിശോധന, പ്രത്യേകിച്ച് കീറുകയോ തുന്നലിടുകയോ ചെയ്താൽ, ലോച്ചിയ അവലോകനം എന്നിവ ചെയ്യുന്നു. കുഞ്ഞിന് മഞ്ഞപ്പിത്തം, ആവശ്യത്തിന് ഭക്ഷണം നൽകിയതിന്റെ ലക്ഷണങ്ങൾ, അല്ലെങ്കിൽ മറ്റ് ആശങ്കകൾ എന്നിവയും പരിശോധിക്കുന്നു. കുഞ്ഞിന് ജനിച്ച് ആറിനും എഴുപത്തിരണ്ട് മണിക്കുറിനും ഇടയിൽ ഹൃദയ വൈകല്യങ്ങൾ, ഇടുപ്പ് പ്രശ്നങ്ങൾ, അല്ലെങ്കിൽ നേത്ര പ്രശ്നങ്ങൾ എന്നിവ ഉണ്ടോ എന്നും പരിശോധിക്കുന്നു.[18]
നവജാതശിശുവിന്റെ പരിപാലനം
തിരുത്തുകജനനസമയത്ത്, കുഞ്ഞിന് കുറഞ്ഞത് ഒരു മിനിറ്റും അഞ്ച് മിനിറ്റും പ്രായമാകുമ്പോൾ ഒരു എപ്ഗർ സ്കോർ ലഭിക്കും.[19] നിറം, ശ്വസന പ്രയത്നം, ടോൺ, ഹൃദയമിടിപ്പ്, ഉത്തേജകങ്ങളോടുള്ള പ്രതികരണം എന്നീ അഞ്ച് വ്യത്യസ്ത മേഖലകളിൽ കുഞ്ഞിനെ വിലയിരുത്തുന്ന 10-ൽ നിന്നുള്ള സ്കോറാണിത്-ഓരോന്നിനും 0-നും 2 പോയിന്റിനും ഇടയിൽ മൂല്യമുണ്ട്.[20] മിഡ്വൈഫ് കുഞ്ഞിന്റെ പ്രശ്നങ്ങൾ, തൂക്കം, തലയുടെ ചുറ്റളവ് എന്നിവ അളക്കുന്നു. ചരട് സുരക്ഷിതമായി ഘടിപ്പിച്ചിട്ടുണ്ടെന്നും കുഞ്ഞിന് ഉചിതമായ പേര് ടാഗുകൾ ഉണ്ടെന്നും (ആശുപത്രിയിലാണെങ്കിൽ) മിഡ്വൈഫ് ഉറപ്പാക്കുന്നു. കുഞ്ഞുങ്ങളുടെ നീളം പതിവായി അളക്കാറില്ല. മിഡ്വൈഫ് അമ്മയോട് കഴിയുന്നത്ര അടുത്ത് ഈ പരിശോധനകൾ നടത്തുകയും കുഞ്ഞിനെ വേഗത്തിൽ അമ്മയ്ക്ക് തിരികെ നൽകുകയും ചെയ്യുന്നു. കുട്ടിയുടെ ഹൃദയമിടിപ്പ്, ശ്വസനം, ഓക്സിജൻ സാച്ചുറേഷൻ, താപനില എന്നിവയെ നിയന്ത്രിക്കുന്നതിനാൽ ചർമ്മ-ചർമ്മ ബന്ധവും മുലയൂട്ടലും പ്രോത്സാഹിപ്പിക്കുന്നു.
ചിലി പോലുള്ള ചില രാജ്യങ്ങളിൽ, നവജാത ശിശുക്കളുടെ തീവ്രപരിചരണ വിഭാഗങ്ങളിലേക്ക് നയിക്കാൻ കഴിയുന്ന പ്രൊഫഷണലാണ് മിഡ്വൈഫ്. ഈ പ്രൊഫഷണലുകൾക്ക് ഇത് ഒരു നേട്ടമാണ്, കാരണം ഈ പ്രൊഫഷണലുകൾക്ക് പെരിനറ്റോളജിയിലെ അറിവ് ഉപയോഗിച്ച് നവജാതശിശുവിന്റെ ഉയർന്ന നിലവാരമുള്ള പരിചരണം, മെഡിക്കൽ അല്ലെങ്കിൽ ശസ്ത്രക്രിയാ അവസ്ഥകളോടെ കൊണ്ടുവരാൻ കഴിയും.[21]
ചരിത്രം
തിരുത്തുകപുരാതന ചരിത്രം
തിരുത്തുകപുരാതന ഈജിപ്തിൽ, മിഡ്വൈഫറി ഒരു അംഗീകൃത സ്ത്രീ തൊഴിലായിരുന്നു, ഇത് ബിസി 1900 മുതൽ 1550 വരെയുള്ള കാലഘട്ടത്തിലെ എബേഴ്സ് പാപ്പിറസ് സാക്ഷ്യപ്പെടുത്തിയിട്ടുണ്ട്. ഈ പാപ്പിറസിന്റെ അഞ്ച് നിരകൾ പ്രസവചികിത്സയും ഗൈനക്കോളജിയുമായി ബന്ധപ്പെട്ടിരിക്കുന്നു, പ്രത്യേകിച്ച് പ്രസവത്തിന്റെ ത്വരിതപ്പെടുത്തൽ (സന്താനങ്ങൾക്ക് ജന്മം നൽകുന്ന പ്രവർത്തനം അല്ലെങ്കിൽ പ്രക്രിയ), നവജാതശിശുവിന്റെ ജനന പ്രവചനം എന്നിവയുമായി ബന്ധപ്പെട്ടിരിക്കുന്നു. 1700 ബിസിയിലെ വെസ്റ്റ്കാർ പാപ്പിറസിൽ പ്രതീക്ഷിക്കുന്ന പ്രസവ തീയതി കണക്കാക്കുന്നതിനുള്ള നിർദ്ദേശങ്ങൾ ഉൾക്കൊള്ളുന്നു, കൂടാതെ ഇതിൽ ജനന കസേരകളുടെ വ്യത്യസ്ത ശൈലികൾ വിവരിക്കുന്നു. ലക്സറിലെയും മറ്റ് ക്ഷേത്രങ്ങളിലെയും രാജകീയ ജനനമുറികളിലെ അടിസ്ഥാന റിലീഫുകളും ഈ സംസ്കാരത്തിൽ സൂതികർമ്മിണിയുടെ കനത്ത സാന്നിധ്യത്തെ സാക്ഷ്യപ്പെടുത്തുന്നു. [22]
ഗ്രീക്കോ-റോമൻ പൗരാണികതയിലെ റോമൻ സാമ്രാജ്യത്തിലെ മിഡ്വൈഫുകളിൽ, ഗ്രാമങ്ങളിലെ നാടോടി വൈദ്യശാസ്ത്ര പാരമ്പര്യങ്ങൾ പിന്തുടരുന്ന പ്രായമായ സ്ത്രീകൾ മുതൽ ഫിസിഷ്യൻമാരായി കണക്കാക്കപ്പെട്ട ഉയർന്ന പരിശീലനം ലഭിച്ച സ്ത്രീകൾ വരെ നിരവധി സ്ത്രീകൾ ഉൾപ്പെടുന്നു.[23] ഒരു "നല്ല" സൂതികർമ്മിണിക്ക് ആവശ്യമായ ചില സ്വഭാവസവിശേഷതകളെക്കുറിച്ച് രണ്ടാം നൂറ്റാണ്ടിൽ എഫെസസിലെ വൈദ്യനായ സോറാനസ് തന്റെ കൃതിയായ ഗൈനക്കോളജിയിൽ ഇങ്ങനെ പ്രസ്താവിക്കുന്നു: "അനുയോജ്യമായ വ്യക്തി അക്ഷരജ്ഞാനമുള്ളയാളും ബുദ്ധിയും നല്ല ഓർമ്മശക്തിയും സ്നേഹനിർഭരമായി ജോലി ചെയ്യുന്നയാളും മാന്യ വ്യക്തിത്വത്തിന് ഉടമയും ഇന്ദ്രിയങ്ങൾക്ക് വൈകല്യം [അതായത്, കാഴ്ച, ഗന്ധം, കേൾവി] ഇല്ലാത്തയാളും, ചിലരുടെ അഭിപ്രായത്തിൽ നീളമുള്ള മെലിഞ്ഞ വിരലുകളും ചെറിയ നഖങ്ങളും ഉള്ളയാളും ആണ്". സൂതികർമ്മിണി സഹാനുഭൂതി ഉള്ളയാളായിരിക്കണമെന്നും (അവർ സ്വയം ഒരു കുഞ്ഞിനെ പ്രസവിക്കേണ്ടതില്ലെങ്കിലും) അമ്മയുടെയും കുഞ്ഞിന്റെയും ആശ്വാസത്തിനായി കൈകൾ മൃദുവായി സൂക്ഷിക്കണമെന്നും സോറാനസ് ശുപാർശ ചെയ്യുന്നു.[24] ഇക്കാലത്തെ മറ്റൊരു വൈദ്യനായ പ്ലീനി, ഒരു മിഡ്വൈഫിൽ കുലീനതയെയും ശാന്തവും അവ്യക്തവുമായ സ്വഭാവത്തെയും വിലമതിച്ചു.[25] മിഡ്വൈഫുകളുടെ മൂന്ന് "ഗ്രേഡുകൾ" ഉണ്ടായിരുന്നതായി പറയുന്നു: ആദ്യത്തേത് സാങ്കേതികമായി പ്രാവീണ്യമുള്ളവരായിരുന്നു; രണ്ടാമത്തേതിൽ പെടുന്നവർ പ്രസവചികിത്സയെയും ഗൈനക്കോളജിയെയും കുറിച്ചുള്ള ചില ഗ്രന്ഥങ്ങൾ വായിച്ചിരിക്കാം; ഉയർന്ന പരിശീലനം നേടിയ മൂന്നാമത്തെ വിഭാഗം മിഡ്വൈഫറിയിൽ ഒരു മെഡിക്കൽ സ്പെഷ്യലിസ്റ്റായി കണക്കാക്കപ്പെട്ടിരുന്നു. [25]
അഗ്നോഡിസ് അല്ലെങ്കിൽ അഗ്നോഡൈക്ക് (Gr. Ἀγνοδίκη) പുരാതന ഗ്രീക്കുകാർക്കിടയിൽ പരാമർശിക്കപ്പെടുന്ന ഏറ്റവും പഴയ ചരിത്രപരവും സാധ്യതയുള്ള അപ്പോക്രിഫൽ[26] സൂതികർമ്മിണി ആയിരുന്നു.[27]
ആധുനിക ചരിത്രം
തിരുത്തുകപതിനെട്ടാം നൂറ്റാണ്ട് മുതൽ, ശസ്ത്രക്രിയാ വിദഗ്ധരും മിഡ്വൈഫുമാരും തമ്മിൽ ഒരു സംഘർഷം ഉടലെടുത്തു. ആധുനിക ശസ്ത്രക്രിയ വിദഗ്ധരുടെ ആധുനിക ശാസ്ത്ര സാങ്കേതിക വിദ്യകൾ മിഡ്വൈഫുകൾ പരിശീലിക്കുന്ന നാടോടി വൈദ്യത്തേക്കാൾ അമ്മമാർക്കും ശിശുക്കൾക്കും മികച്ചതാണെന്ന് വൈദ്യശാസ്ത്രജ്ഞർ തറപ്പിച്ചുപറയാൻ തുടങ്ങി.[28][29] ഡോക്ടർമാരും മെഡിക്കൽ അസോസിയേഷനുകളും പ്രസവചികിത്സയിൽ നിയമപരമായ കുത്തകയ്ക്കായി പ്രേരിപ്പിച്ചതിനാൽ, യുണൈറ്റഡ് സ്റ്റേറ്റ്സിലും കാനഡയിലും ഉടനീളം മിഡ്വൈഫറി നിയമവിരുദ്ധമോ കനത്ത നിയന്ത്രണമുള്ള മേഖലയോ ആയിത്തീർന്നു.[30][31] വടക്കൻ യൂറോപ്പിലും റഷ്യയിലും, മിഡ്വൈഫുകളുടെ സ്ഥിതി അൽപ്പം എളുപ്പമായിരുന്നു - ഇംപീരിയൽ റഷ്യയിലെ ഡച്ചി ഓഫ് എസ്റ്റോണിയയിൽ, പ്രൊഫസർ ക്രിസ്റ്റ്യൻ ഫ്രെഡറിക് ഡച്ച് 1811-ൽ യൂണിവേഴ്സിറ്റി ഓഫ് ടാർട്ടുവിൽ സ്ത്രീകൾക്കായി ഒരു മിഡ്വൈഫറി സ്കൂൾ സ്ഥാപിച്ചു, അത് ഒന്നാം ലോക മഹായുദ്ധം വരെ നിലനിന്നിരുന്നു. ടാർട്ടു ഹെൽത്ത് കെയർ കോളേജിന്റെ മുൻഗാമിയായിരുന്നു അത്. 7 മാസം നീണ്ടുനിന്ന പരിശീലനത്തിന് അവസാനം വിദ്യാർത്ഥിനികൾക്ക് സൂതികർമ്മ പരിശീലനത്തിനുള്ള സർട്ടിഫിക്കറ്റ് നൽകി. സൂതികർമ്മിണികൾ "കഴിവില്ലാത്തവരും അറിവില്ലാത്തവരുമാണ്" എന്ന ആരോപണങ്ങൾ ഉണ്ടായിരുന്നിട്ടും,[32] മോശമായ പരിശീലനം ലഭിച്ച ശസ്ത്രക്രിയാ വിദഗ്ധർ ഗർഭിണികൾക്ക് കൂടുതൽ അപകടകരമാണെന്ന് ചിലർ വാദിച്ചു.[33] 1846-ൽ, ഫിസിഷ്യൻ ഇഗ്നാസ് സെമ്മൽവീസ്, സ്ത്രീ മിഡ്വൈഫുമാരേക്കാൾ കൂടുതൽ സ്ത്രീകൾ പുരുഷ ശസ്ത്രക്രിയാ വിദഗ്ധർ ജോലി ചെയ്യുന്ന പ്രസവ വാർഡുകളിൽ മരിക്കുന്നതായി നിരീക്ഷിച്ചു. അന്നത്തെ മെഡിക്കൽ വിദ്യാർത്ഥികൾ മൃതദേഹങ്ങൾ വിച്ഛേദിച്ചതിന് ശേഷം കൈകഴുകാത്തതിൽ നിന്നാണ് പോസ്റ്റ്പാർട്ടം അണുബാധകൾ പൊട്ടിപ്പുറപ്പെട്ടത്. എന്നാൽ രോഗാണു സിദ്ധാന്തത്തിന്റെ സ്വീകാര്യത വ്യാപകമാകുന്നതുവരെ അദ്ദേഹത്തിന്റെ സാനിറ്ററി ശുപാർശകൾ അവഗണിക്കപ്പെട്ടു.[34][35]
1900-കളുടെ തുടക്കത്തിൽ ബാക്ടീരിയോളജി പഠനം പ്രചാരത്തിലാവുകയും ആശുപത്രി ശുചിത്വം മെച്ചപ്പെടുകയും ചെയ്യുന്നത് വരെ ശസ്ത്രക്രിയാ വിദഗ്ധർ മിഡ്വൈഫുകളേക്കാൾ അപകടകാരികളാണെന്ന വാദം നിലനിന്നിരുന്നു. പിന്നീട് സ്ത്രീകൾക്ക് ആശുപത്രികളുടെ പശ്ചാത്തലത്തിൽ സുരക്ഷിതത്വം അനുഭവിക്കാൻ തുടങ്ങി.[36] ജർമ്മൻ സാമൂഹിക ശാസ്ത്രജ്ഞരായ ഗുന്നാർ ഹെയ്ൻസോണും ഓട്ടോ സ്റ്റീഗറും അഭിപ്രായപ്പെടുന്നത്, മിഡ്വൈഫറി പൊതു അധികാരികളുടെ പീഡനത്തിന്റെയും അടിച്ചമർത്തലിന്റെയും ലക്ഷ്യമായിത്തീർന്നു എന്നാണ്, കാരണം പ്രസവത്തെ സഹായിക്കുന്നതിന് മാത്രമല്ല, ഗർഭനിരോധനം, ഗർഭച്ഛിദ്രം എന്നിവയെ സംബന്ധിച്ചും മിഡ്വൈഫുകൾക്ക് ഉയർന്ന വിജ്ഞാനവും വൈദഗ്ധ്യവും ഉണ്ടായിരുന്നു.
ഇതും കാണുക
തിരുത്തുക- അഫ്ഗാനിസ്ഥാൻ മിഡ്വൈഫറി പദ്ധതി
- പ്രസവവും പ്രസവചികിത്സയും പുരാതന കാലത്ത്
- ഗ്ലോബൽ ലൈബ്രറി ഓഫ് വിമൻസ് മെഡിസിൻ
- ഇന്റർനാഷണൽ കോൺഫെഡറേഷൻ ഓഫ് മിഡ്വൈവ്സ്
- പ്രസവചികിത്സ
- മായ സമൂഹത്തിലെ മിഡ്വൈഫറി
അവലംബം
തിരുത്തുകകുറിപ്പുകൾ
- ↑ "International Definition of the Midwife". International Confederation of Midwives. Archived from the original on 22 September 2017. Retrieved 30 August 2017.
- ↑ "Die Hebamme in Belgien". Belgian Midwives Association (BMA). Archived from the original on 19 August 2017. Retrieved 13 May 2017.
- ↑ "Vecmātes specialitātes nolikums". Latvijas Vecmāšu Asociācija. Archived from the original on 21 June 2017. Retrieved 13 May 2017.
- ↑ "Les compétences des sages-femmes". Ordre des sages-femmes. Retrieved 13 May 2017.
- ↑ "Bacheloropleiding Verloskunde". Academie Verloskunde Maastricht. Retrieved 13 May 2017.
- ↑ "Waarom Verloskunde?". Academie Verloskunde Amsterdam Groningen. Retrieved 13 May 2017.
- ↑ 7.0 7.1 7.2 7.3 "Prenatal care in your first trimester". U.S. Department of Health & Human Services. 1 July 1015. Retrieved 8 August 2015.
- ↑ "Prenatal care in your second trimester". U.S. Department of Health & Human Services. 1 July 2015. Retrieved 8 August 2015.
- ↑ "Prenatal care in your third trimester". U.S. Department of Health and Human Services. 6 November 2014. Retrieved 10 August 2015.
- ↑ 10.0 10.1 10.2 10.3 10.4 10.5 "Stages of Labour". The women's: The Royal Women's Hospital. Retrieved 17 May 2016.
- ↑ 11.0 11.1 Mayo Clinic staff (30 July 2015). "Labor and delivery, postpartum care". Mayo Clinic. Retrieved 15 August 2015.
- ↑ WHO. "WHO recommendations on postnatal care of the mother and newborn". WHO. Archived from the original on March 7, 2014. Retrieved 22 December 2014.
- ↑ Phillips, Raylene. "Uninterrupted Skin-to-Skin Contact Immediately After Birth". Medscape. Retrieved 21 December 2014.
- ↑ "Postpartum Assessment". ATI Nursing Education. Archived from the original on 2014-12-24. Retrieved 24 December 2014.
- ↑ Mayo clinic staff. "Postpartum care: What to expect after a vaginal delivery". Mayo Clinic. Retrieved 23 December 2014.
- ↑ Searle, Lorraine (April 2010). "Factors influencing maternal positions during labor". Archived from the original on 22 February 2016. Retrieved 10 August 2015.
- ↑ Gelis, Jacues. History of Childbirth. Boston: Northern University Press, 1991: 122-134
- ↑ "Normal and Abnormal Puerperium: Overview, Routine Postpartum Care, Hemorrhage". 2022-01-18.
{{cite journal}}: Cite journal requires|journal=(help) - ↑ "The Apgar Score". www.acog.org (in ഇംഗ്ലീഷ്). Retrieved 2022-10-05.
- ↑ Simon, Leslie V.; Hashmi, Muhammad F.; Bragg, Bradley N. (2022), "APGAR Score", StatPearls, Treasure Island (FL): StatPearls Publishing, PMID 29262097, retrieved 2022-10-05
- ↑ "Midwifery in Chile - A Successful Experience to Improve Women ́s Sexual and Reproductive Health: Facilitators & Challenges". Journal of Asian Midwives (JAM). 3 (1): 63–69. June 2016.
- ↑ Jean Towler and Joan Bramall, Midwives in History and Society (London: Croom Helm, 1986), p. 9
- ↑ Rebecca Flemming, Medicine and the Making of Roman Women (Oxford: Oxford University Press, 2000), p. 359
- ↑ Valerie French, "Midwives and Maternity Care in the Roman World" (Helios, New Series 12(2), 1986), pp. 69-84
- ↑ 25.0 25.1 Ralph Jackson, Doctors and Diseases in the Roman Empire (Norman: University of Oklahoma Press, 1988), p. 97
- ↑ "Women in Medicine". www.hsl.virginia.edu. Archived from the original on 2013-04-03. Retrieved 2012-12-10.
- ↑ Greenhill, William Alexander (1867). "Agnodice". In Smith, William (ed.). Dictionary of Greek and Roman Biography and Mythology. Vol. 1. Boston: Little, Brown and Company. p. 74. Archived from the original on 2012-10-07. Retrieved 2012-12-10.
- ↑ Van Teijlingen, Edwin R.; Lowis, George W.; McCaffery, Peter G. (2004). Midwifery and the Medicalization of Childbirth: Comparative Perspectives. Nova Publishers. ISBN 9781594540318.
- ↑ Borst, Charlotte G. (1995). Catching Babies: The Professionalization of Childbirth, 1870-1920. Harvard University Press. ISBN 9780674102620.
- ↑ Ehrenreich, Barbara; Deirdre English (2010). Witches, Midwives and Nurses: A History of Women Healers (2nd ed.). The Feminist Press. pp. 85–87. ISBN 978-0-912670-13-3.
- ↑ Rooks, Judith Pence (1997). Midwifery and childbirth in America. Philadelphia: Temple University Press. p. 422. ISBN 1-56639-711-1.
- ↑ Varney, Helen (2004). Varney's midwifery (4th ed.). Sudbury, Mass.: Jones and Bartlett. p. 7. ISBN 0-7637-1856-4.
- ↑ Williams, J. Whitridge (1912). "The Midwife Problem and Medical Education in the United States". American Association for Study and Prevention of Infant Mortality: Transactions of the Second Annual Meeting: 165–194.
- ↑ Davis, Rebecca. "The Doctor Who Championed Hand-Washing And Briefly Saved Lives". NPR. Retrieved 10 December 2019.
- ↑ Historical perspective on hand hygiene in health care (2009). WHO Guidelines on Hand Hygiene in Health Care: First Global Patient Safety Challenge Clean Care Is Safer Care. Geneva: World Health Organization. p. 4. Retrieved 10 December 2019.
- ↑ Leavitt, Judith W. (1988). Brought to Bed: Childbearing in America, 1750-1950. Book: Oxford University Press. p. 178. ISBN 978-0195056907.
ഗ്രന്ഥസൂചിക
- ക്രാവൻ, ക്രിസ്റ്റ. 2007 Consumer’s Right" to Choose a Midwife: Shifting Meanings for Reproductive Rights under Neoliberalism. അമേരിക്കൻ ആൻദ്രോപോളജിസ്റ്റ് , വാല്യം. 109, ലക്കം 4, പേജ്. 701–712. IL മക്ഗിൽ-ക്വീൻസ് യൂണിവേഴ്സിറ്റി പ്രസ്സ്.
- ഫോർഡ്, ആൻ ആർ., & വാഗ്നർ, വിക്കി. ബൂർഗോട്ടിൽ, ഐവി എൽ., ബെനോയിറ്റ്, സിസിലിയ, ഡേവിസ്-ഫ്ലോയ്ഡ്, റോബി, എഡി. 2004 Reconceiving Midwifer. മക്ഗിൽ-ക്വീൻസ് യൂണിവേഴ്സിറ്റി പ്രസ്സ്: മോൺട്രിയൽ & കിംഗ്സ്റ്റൺ
- മക്ഡൊണാൾഡ്, മാർഗരറ്റ്. 2007 At Work in the Field of Birth: Midwifery Narratives of Nature, Tradition, and Home. വാൻഡർബിൽറ്റ് യൂണിവേഴ്സിറ്റി പ്രസ്സ്: നാഷ്വില്ലെ
- (in Dutch) ഗ്രോനിംഗൻ നഗരത്തിലെ പ്രസവചികിത്സകർ.
കൂടുതൽ വായനയ്ക്ക്
തിരുത്തുക- ലിറ്റോഫ്, ജൂഡി ബാരറ്റ് . "An historical overview of midwifery in the United States (യുണൈറ്റഡ് സ്റ്റേറ്റ്സിലെ മിഡ്വൈഫറിയുടെ ചരിത്രപരമായ അവലോകനം)." പ്രീ-ആൻഡ് പെറി-നാറ്റൽ സൈക്കോളജി ജേർണൽ 1990; 5(1): 5 ഓൺലൈൻ Archived 2018-10-31 at the Wayback Machine.
- ലിറ്റോഫ്, ജൂഡി ബാരറ്റ്. "മിഡ്വൈഫുകളും ചരിത്രവും." In Rima D. Apple, ed., The History of Women, Health, and Medicine in America: An Encyclopedic Handbook (Garland Publishing, 1990).
പുറം കണ്ണികൾ
തിരുത്തുക- മിഡ്വൈഫറി എന്ന വിഷയവുമായി ബന്ധമുള്ള കൂടുതൽ പ്രമാണങ്ങൾ (വിക്കിമീഡിയ കോമൺസിൽ)
- International Confederation of Midwives (ICM)
- Partnership Maternal Newborn and Child Health (PMNCH)